Es besteht ein zunehmender Bedarf an Behandlungen, die auch bei Nicht-albicans-Arten wirksam sind1-4,7
Mehr als 90 % aller Fälle von invasiver Candidiasis (IC) sind auf nur fünf Arten zurückzuführen: C. albicans, C. glabrata, C. tropicalis, C. parapsilosis, and C. krusei.1
Seit den 1980er und 1990er-Jahren ist jedoch eine deutliche Verschiebung der Prävalenz dieser Arten festzustellen. So ist beispielsweise der Anteil von C. albicans in Europa von 70-80 % auf etwa 40-60 % zurückgegangen.2
Im Gegensatz dazu sind Nicht-albicans-Arten auf dem Vormarsch und machen inzwischen mehr als 50 % der Fälle von invasiver Candidiasis und Candidämie (IC/C) aus:2,3
- C. glabrata tritt zunehmend in Nordeuropa, den USA und Australien auf.2
- C. parapsilosis breitet sich in Südeuropa, China und Lateinamerika immer mehr aus.2
Unter den Nicht-albicans-Arten, die für Infektionen verantwortlich sind, steht C. glabrata an zweiter Stelle der Ursachen für nosokomiale systemische Candida-Infektionen, mit einer damit verbundenen 30-Tage-Mortalität von 53.8%.4
Candida in Europa
Länderspezifische Speziesverteilung für Länder mit ≥18 Isolaten aus der ECMM-Candida-III-Studie2
Übermittelte Isolate
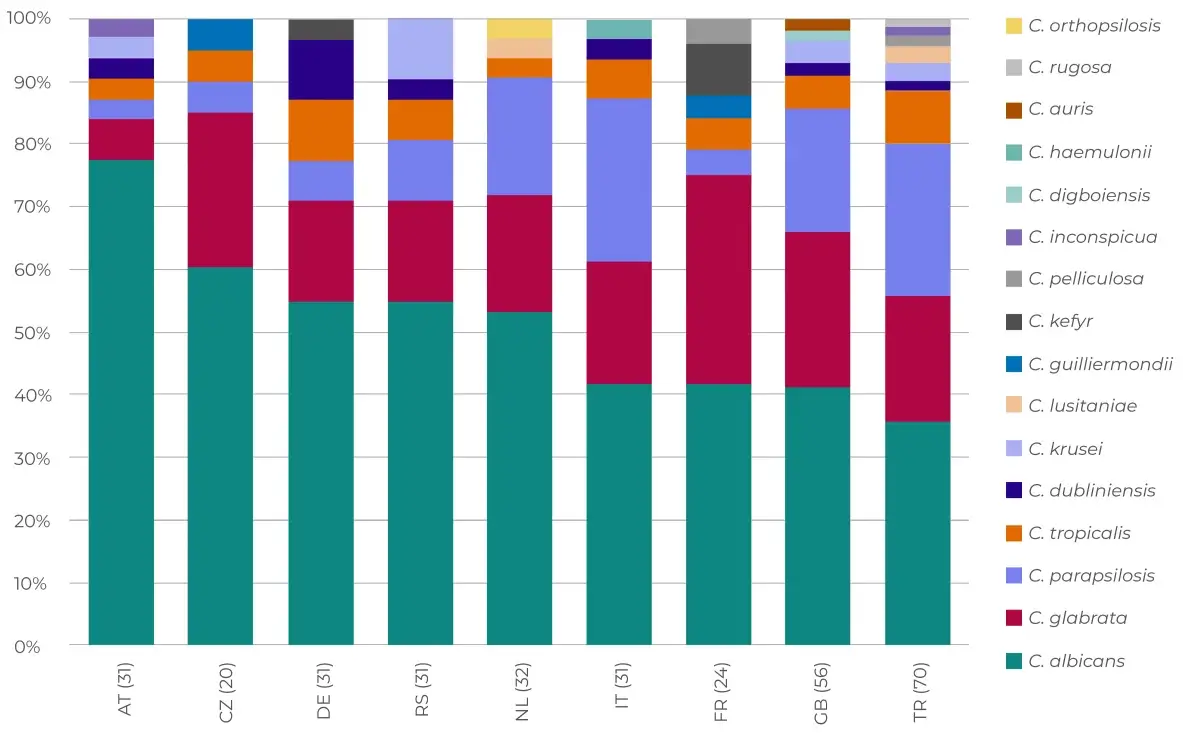
Adaptiert nach Arendrup MC, et al. 2023.2
Die Länder werden durch ihren jeweiligen Ländercode dargestellt. Die Anzahl der Isolate ist in Klammern angegeben. Die Länder sind nach dem absteigenden Anteil von C. albicans sortiert. Demnach ist C. albicans die vorherrschende Candida-Spezies aber auch Nicht-albicans-Spezies wurden in den verschiedenen Ländern zu unterschiedlichsten Anteilen beobachtet.
Erfahren Sie von Prof. Cornely (UK Köln) mehr über die sich weltweit ausbreitende Art C. auris
Zunehmende Azolresistenzen
Der weit verbreitete Einsatz von Fluconazol wurde mit einer Zunahme fluconazol-resistenter Stämme in Verbindung gebracht, die sowohl C. albicans als auch andere Candida-Arten betreffen.5,6
Eine Analyse von 20.788 invasiven Candida-Isolaten, die zwischen 1997 und 2016 aus dem globalen SENTRY-Programm stammten, zeigte eine Zunahme der Resistenz gegen Fluconazol bei mehreren Candida-Stämmen.6
- Die Gesamtrate der Fluconazol-Resistenz bei C. glabrata betrug ~10 %.5
- Die Forschung hat auch gezeigt, dass 33% der C. parapsilosis Stämme resistent gegen Fluconazol waren5
Erfahren Sie mehr über Azolresistenzen
AT, Österreich; CZ, Tschechische Republik; DE, Deutschland; ECCM, European Confederation of Medical Mycology; FR, Frankreich; GB, Großbritannien; IC, invasive Candidiasis; IC/C, invasive Candidiasis und / oder Candidämie; IT, Italien; NL, Niederlande; RS, Serbien; TR, Türkei.
- Antinori S, et al. Eur J Intern Med. 2016;34:21–28.
- Arendrup MC, et al. J Infect. 2023;S0163-4453(23)00451-6.
- McCarty TP, et al. Infect Dis Clin North Am. 2021;35(2):389–413.
- Gupta A, et al. Indian J Crit Care Med. 2015;19(3):151–154.
- Mesini A, et al. Mycoses. 2020;63(4):361–368.
- Pfaller MA, et al. Open Forum Infect Dis. 2019;6(Suppl 1):S79–S94.
- World Health Organization. WHO fungal priority pathogens list to guide research, development and public health action, 2022. Accessed September 2023. www.who.int/publications/i/item/9789240060241.
Nebenwirkungen / unerwünschte Ereignisse können direkt an das Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) unter www.bfarm.de oder als E-Mail an Mundipharma arzneimittelsicherheit@mundipharma.de gemeldet werden.
Job Code: DE-RZF-2400180









