アネレム®投与前の確認事項

消化器内視鏡診療における鎮静について
消化器内視鏡診療時の鎮静の必要性
近年、消化器内視鏡処置に伴う内視鏡手技は複雑化し、侵襲度も高くなっています。そのため、内視鏡処置においては鎮静が不可欠となっていますが、一方で、内視鏡検査においても、苦痛のない検査を要望する患者が増加していることから鎮静の需要が増えています。
消化器内視鏡診療における検査及び処置のいずれにおいても、患者は痛み、不快感、不安を感じます。これらのストレスによる交感神経亢進によって、血圧上昇や心拍数増加等が引き起こされることがあります。
しかし、適切な鎮静を用いることによって、患者の不安やストレス、内視鏡検査/処置に伴う苦痛や不快感を軽減できます。このことは、患者の協調性が得られること、不必要な体動がなくなることにつながり、迅速で安全な検査/処置が可能となります。また、患者のストレスが少ない、安全な内視鏡検査/処置は、内視鏡検査の受診率を高め、消化器癌等の早期発見につながると考えられます。
鎮静の分類と定義
鎮静と全身麻酔の分類と定義
患者に鎮静剤や麻酔剤等を投与し、投与量を増やしていくと、意識レベルが覚醒状態から徐々に低下していき、ある程度の投与量で意識の消失が起こります。その後も投与量を増やしていくと、生体防御反応の消失が起こります。
米国麻酔科学会から発表された『非麻酔科医による鎮静/鎮痛に関する診療ガイドライン』1,2)において、意識レベル(反応性)と気道、自発呼吸、心血管機能により、鎮静レベル(鎮静の深さ)は、下表のとおり「軽度鎮静(不安除去)」「中等度鎮静/鎮痛(意識下鎮静)」「深い鎮静/鎮痛」「全身麻酔」の4つに分類されました。しかし、これらの境界はあいまいで、連続的なものです。
薬剤に対する反応には個人差があります。そのうえ、処置の侵襲度や患者の状態により個々の患者の反応は変化するため、薬剤投与による鎮静深度の事前予測は難しいです。そのため、常に患者状態を評価しながら、予想よりも過鎮静になった場合にいち早く異常を認識して対応することが必要です。
■鎮静深度の連続:全身麻酔の定義と鎮静/鎮痛レベル
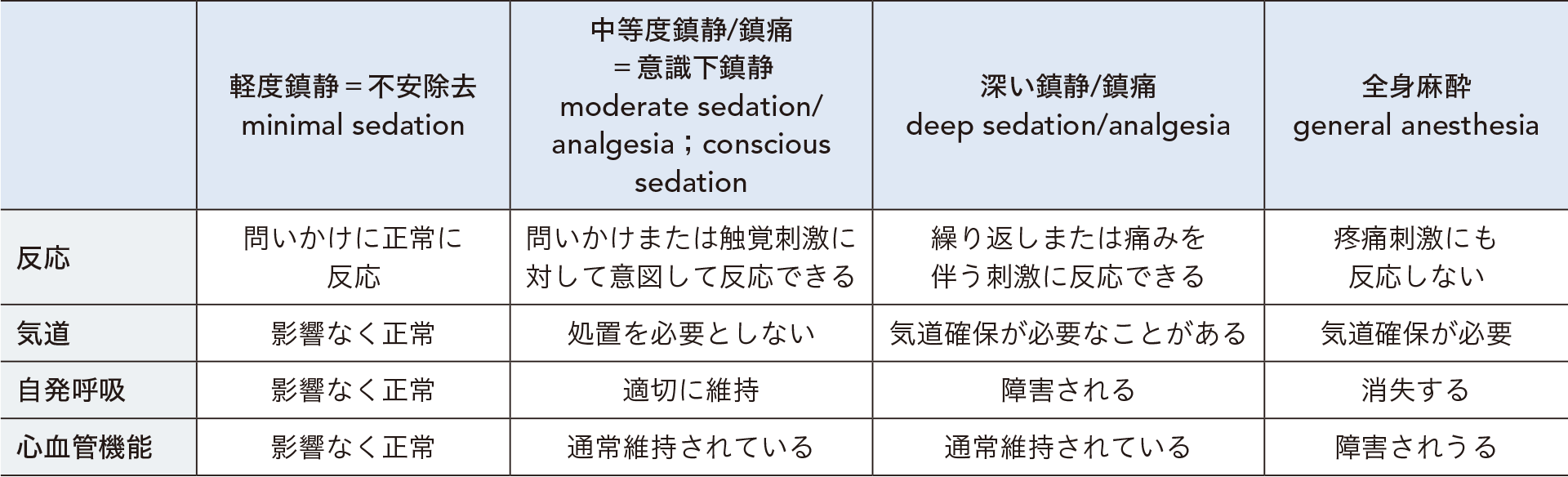
*:内視鏡検査および治療の目的で行われる鎮静は主に中等度鎮静/鎮痛(意識下鎮静)moderate sedation(conscious sedation)である。
日本消化器内視鏡学会内視鏡診療における鎮静に関するガイドライン委員会編. 内視鏡診療における鎮静に関するガイドライン(第2版).
日本消化器内視鏡学会雑誌. 2020; 62(9): 1635-1681.より引用
Practice guidelines for sedation and analgesia by non-anesthesiologists: Anesthesiology 96: 1004-1017, 2002
消化器内視鏡診療における検査及び処置において求められる鎮静レベル
“消化器内視鏡診療における検査及び処置”には、観察のみで短時間で終了するものから、内視鏡下粘膜下層剥離術(endoscopic submucosal dissection:ESD)のように数時間に及ぶ処置まであります。また、部位も上部消化管だけでなく、肝胆膵から下部消化管まで含まれます。
一般的に、消化器内視鏡時の鎮静に推奨される鎮静レベルは、患者に不快感や苦痛がなく、心血管機能・自発呼吸が十分に保たれている状態、かつ患者が刺激や呼びかけに反応し、十分な意思疎通がとれる鎮静レベルです。つまり意識を残す鎮静である“意識下鎮静”が、最も望ましいとされています。この鎮静レベルは、「中等度鎮静」に相当します。
「意識下鎮静(中等度鎮静)」では、通常、自発呼吸は適切に維持されていて、気道確保の処置は必要ありません。一方、深い鎮静では上気道閉塞や呼吸数低下等によって、自発呼吸が不十分となり、気道確保が必要となる場合があります。したがって安全性の面からも、消化器内視鏡診療における検査及び処置中の適切な鎮静深度は、「意識下鎮静」が推奨されています。意思疎通により患者の状態をより確実に把握できることと自発呼吸の維持により、より安全な検査及び処置が可能になります。
なお、消化器内視鏡処置の種類によって、苦痛を伴う頻度、所要時間、処置の難易度が異なります。ESDや内視鏡的逆行性胆管膵管造影(endoscopic retrograde cholangiopancreatography:ERCP)等においては比較的深い鎮静が長時間必要となることもあるため、鎮静レベルについては個々の患者に合わせて検討する必要があります。消化器内視鏡処置において、苦痛が生じやすいイベントを以下に示します3)。
・ 食道、肛門への内視鏡挿入
・ 幽門通過時
・ 内視鏡の腸壁への圧迫
・ 粘膜に対する処置(生検、切除、粘膜下層剥離、凝固、止血等)
・ 狭窄部の拡張、カニュレーション、ステント挿入
・ 括約筋切除
以上、消化器内視鏡診療における検査及び処置時の鎮静は、患者満足度を向上させ、検査の完遂率や検査内容及び処置の質の向上において有用です。一方、鎮静にはリスクがあり、呼吸・循環抑制等の合併症が生じる可能性があります。よって、より詳細な事前評価と鎮静計画が必要です。例えば、上部消化管内視鏡の場合、口腔咽喉をスコープが占拠するため、呼吸機能の急変が発生しても対処しにくくなります。検査及び処置によって個別に鎮静計画を立て、その計画に応じたモニタリングを行うこと、環境を整備することが必要です。
アネレム®投与前の確認事項(鎮静前の患者評価)
患者への説明と同意取得
これまでの記述のとおり、鎮静は有用ですが、鎮静の施行によって循環抑制や呼吸抑制がもたらされる可能性があります。そのため、患者が鎮静を要する検査及び処置の有用性と危険性の両方の説明を十分に受け、理解することが必要です。
鎮静前の患者評価
鎮静前には下表に記載した項目等について十分に評価する必要があります。特に患者の気道や基礎疾患に着目し、問診と診察により患者の評価を行います。鎮静により気道閉塞や呼吸抑制に陥った場合を想定した評価が必要であり、気道の確保や換気補助が難しいと考えられる患者に対しては、鎮静は極めて慎重に行わなければなりません。
■鎮静前の評価項目

日本消化器内視鏡学会内視鏡診療における鎮静に関するガイドライン委員会編. 内視鏡診療における鎮静に関するガイドライン(第2版).
日本消化器内視鏡学会雑誌. 2020; 62(9): 1635-1681.より引用・改変
■ ASA-PS分類
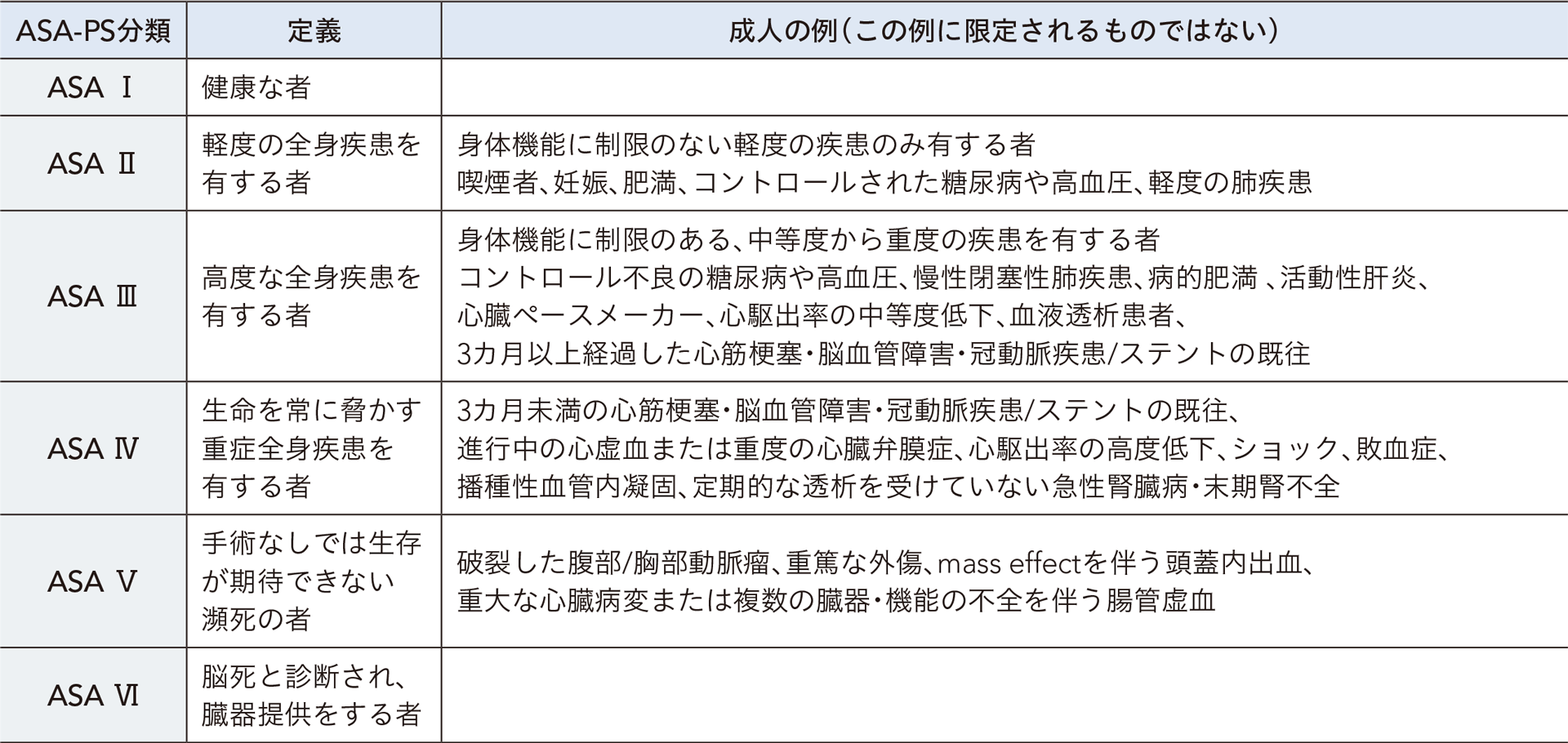
ASA House of Delegates. 2014を参考に井上 莊一郎先生作成
以下に該当する患者では、鎮静により呼吸器合併症等を起こす可能性が高いため、慎重な対応が必要です。
✓ 全身状態評価(American Society of Anesthesiologists Physical Status: ASA-PS)のⅢ以上
✓ 重度の全身疾患を有し、特に呼吸・循環予備力が低下している患者
✓ 静脈内鎮静法で呼吸器合併症の発現の既往がある患者
✓ 上気道閉塞が起こりやすいと考えられる以下の疾患を有する患者
- Mallampati分類のClass Ⅲ又はⅣ
(口腔内に占める舌の割合が多く、マスク換気や気管挿管が困難になりやすい)
- 高度肥満
- 小顎症
- 扁桃肥大
- 睡眠時無呼吸症候群 等
また、Child Pugh分類C以上の重度の肝機能障害がある患者や、脳に器質的障害のある患者の場合、鎮静作用が強く又は長くなるおそれがあるため、留意してください。
鎮静による有害事象のリスクを総合的に判定し、必要に応じて麻酔科医や鎮静に詳しい医師へ相談してください。
■ Mallampati分類
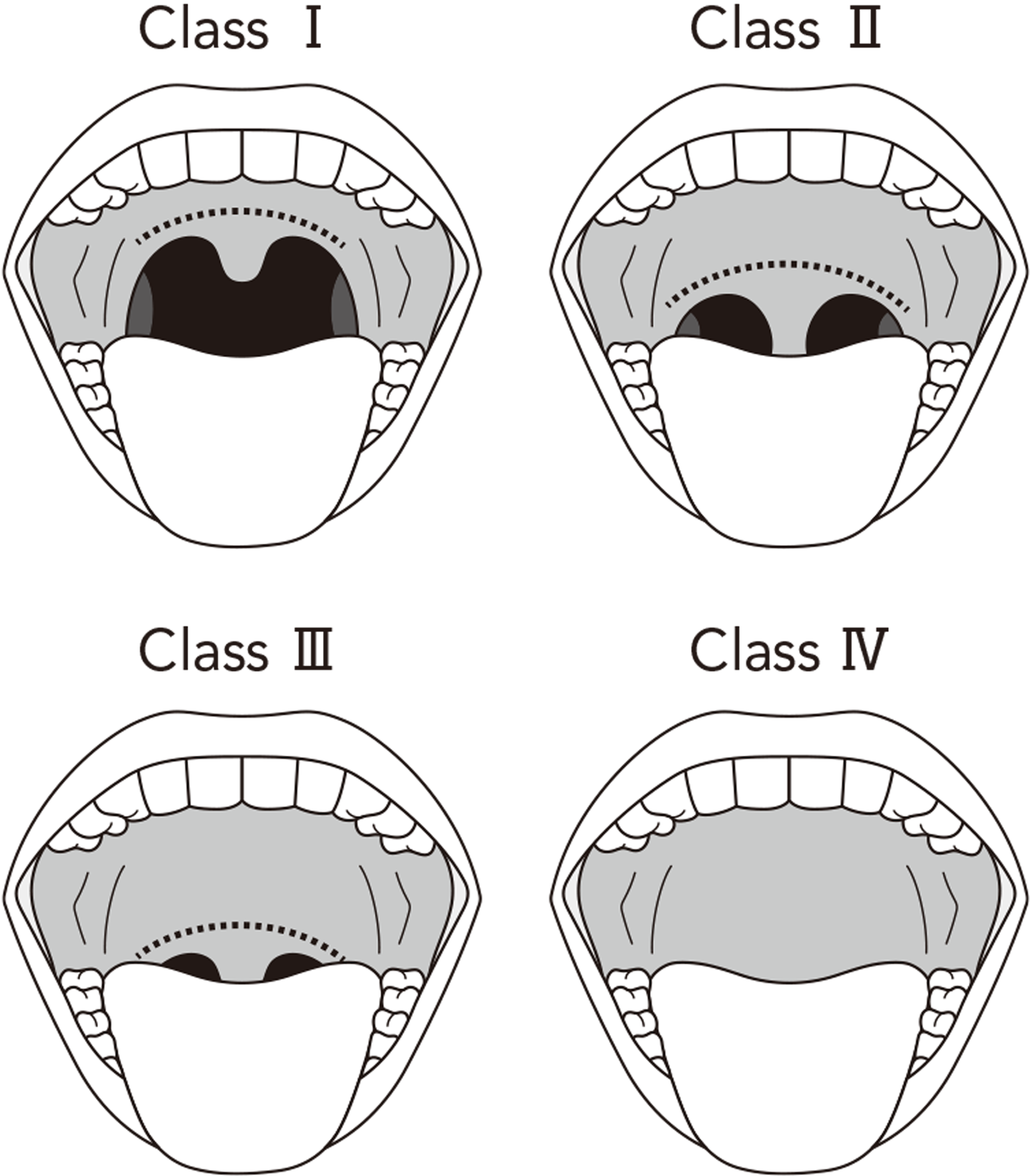

日本消化器内視鏡学会内視鏡診療における鎮静に関するガイドライン委員会編. 内視鏡診療における鎮静に関するガイドライン(第2版).
日本消化器内視鏡学会雑誌. 2020; 62(9): 1635-1681.より引用
Adapted from Gastrointest Endosc., 76(1), American Association for Study of Liver Diseases, et al., Multisociety sedation curriculum for gastrointestinal endoscopy., e1-25, Copyright(2012) by the AGA Institute, American College of Gastroenterology, American Society for Gastrointestinal Endoscopy, American Society for the Study of Liver Disease, and Society of Gastroenterology Nurses and Associates., with permission from Elsevier
<補足説明>
長期間ベンゾジアゼピン系薬剤を常用した患者においてアネレム®を「全身麻酔の導入及び維持」の目的で投与した際に、十分な麻酔効果が得られなかったとの報告4)があります。どの程度の期間、ベンゾジアゼピン系薬剤を常用した場合に耐性が生じるのか、詳細な研究はありません。ベンゾジアゼピン系薬剤を常用している患者の場合にはご注意ください。
鎮静管理に必要な体制
緊急時の対応のための人員配置・体制
アネレム®は、患者の循環動態、呼吸等について継続的な監視体制が整った状況で投与を開始します。また、アネレム®投与中は、患者監視に専従する者が患者の鎮静レベル、循環動態及び呼吸機能の変動、及び全身状態を注意深く継続して監視する必要があります。さらに、アネレム®による鎮静管理を行う際には、緊急時、蘇生時に備え、救命処置法を習得した人員を事前に配置しておくことが重要です。
▶ 消化器内視鏡検査/処置の施行医(内視鏡施行医)
アネレム®の特性や禁忌事項、起こりうる有害事象に対する知識と対応する技術を持つ必要があります。患者の状態が変化した際は内視鏡検査/処置を中止し、速やかに気道確保や用手換気、循環補助等を実施します。
▶ 鎮静中の患者監視に専念する医療従事者
鎮静開始から覚醒まで、異常をすぐに認識して適切に対応できるように患者の監視に専念する医師又は看護師を配置します。なお、この患者監視に専念する医療従事者も、患者の状態が変化した際に速やかに対応できる人員であることが望ましいです。
▶ バックアップ体制
緊急時や蘇生時に対応する体制を構築しておくとともに、必要時の連絡方法、使用する物品の手配等の手順を作成しておくことが必要です。麻酔科医や救急医等、緊急時対応の専門家が院内にいる場合は、緊急時の体制を共有しておきます。院内に麻酔科医や救急医がいない場合は、緊急対応が可能な医療機関と連携し、緊急時の円滑な患者受け入れが可能となるように体制を確立しておきます。
安全な鎮静管理を実施するための施設体制
鎮静下の検査及び処置では、緊急時、蘇生時に必要となる設備、物品がすぐに利用可能であるように準備しておくことが重要です。
また、循環動態及び呼吸機能の変動に対応するため、気道確保、酸素吸入、人工呼吸、循環管理を行えるよう準備しておく必要があります。
▶ 緊急時の物品及び薬剤の配置・整備
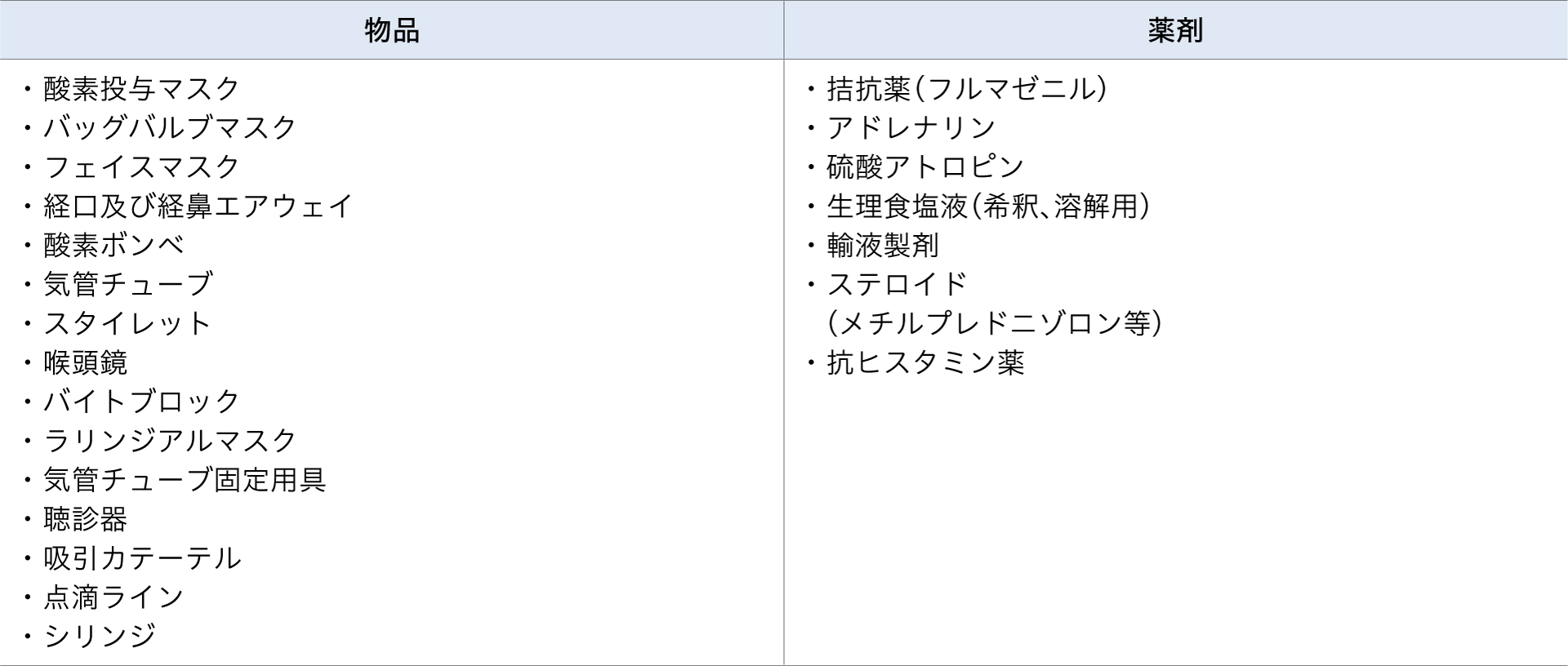
緊急時には速やかに救命処置を行います。そのため、救急カートを内視鏡処置室内もしくは近くに常備しておきます。
表は救急カートに必要な物品と薬剤の一例ですが、酸素投与マスク、バッグバルブマスク、アネレム®等のベンゾジアゼピン系薬剤に対して拮抗作用を示すフルマゼニルは必ず常備してください。
■ 救急カートに必要な物品と薬剤リスト(例)
▶ 生体情報モニターの準備
血圧計、パルスオキシメータ、モニター心電計等の生体情報モニターを準備しておきます。
ASA(American Society of Anesthesiologists)ガイドライン1)では、重大な心血管疾患又は不整脈を有する患者に対して、そして内視鏡が長時間化する場合において心電図等による持続的なモニタリングを行うことが推奨されています。また、深い鎮静ではカプノグラムの使用が推奨されています。
よって、リスクの高い患者に対してアネレムⓇを投与する場合や、アネレムⓇによる鎮静時間が比較的長いと考えられる内視鏡処置の場合には、特に、心電図やカプノメータ等を用いて、患者の呼吸状態、循環動態等の全身状態を注意深く継続的に確認していただくことをお願いします。
注射液の調製方法
アネレム®1バイアル(20mgもしくは50mg)に生理食塩液を注入して、全量を1mg/mL濃度(20mLもしくは50mL)に希釈します。
アネレム®1mg/mL溶液の調製方法
― 20mgバイアル、及び50mgバイアルを用いた薬剤調製 ―
① 生理食塩液プレフィルドシリンジ製剤20mL(20mg製剤の場合)又は50mL(50mg製剤の場合)に20-21ゲージの注射針をセットしてください。
※コアリング防止のため、注射針は20-21ゲージを推奨しています。
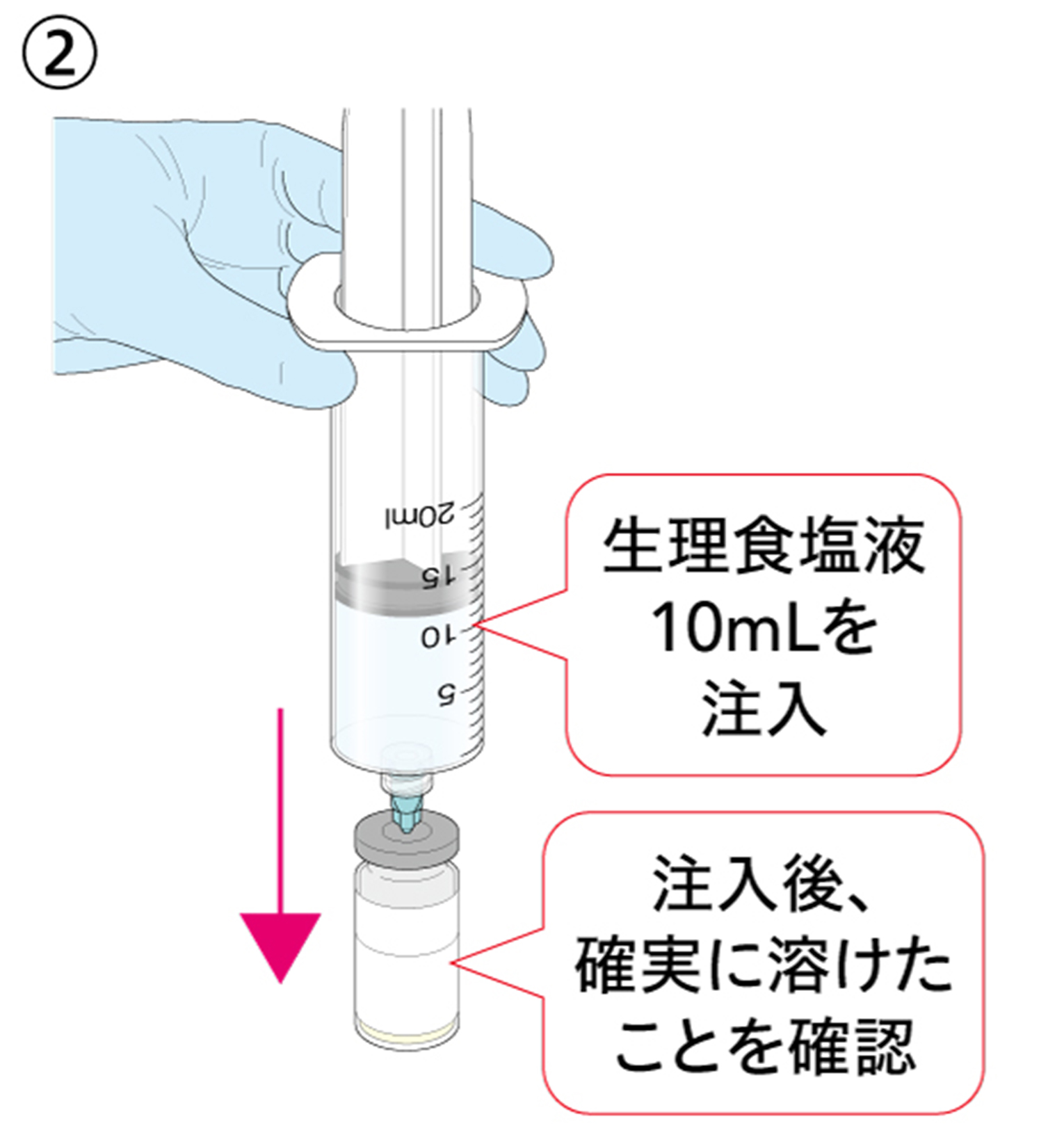
② ゴム栓面に対し垂直に刺して、アネレム®1バイアルに生理食塩液10mLを注入し、確実に溶けたことを確認します。
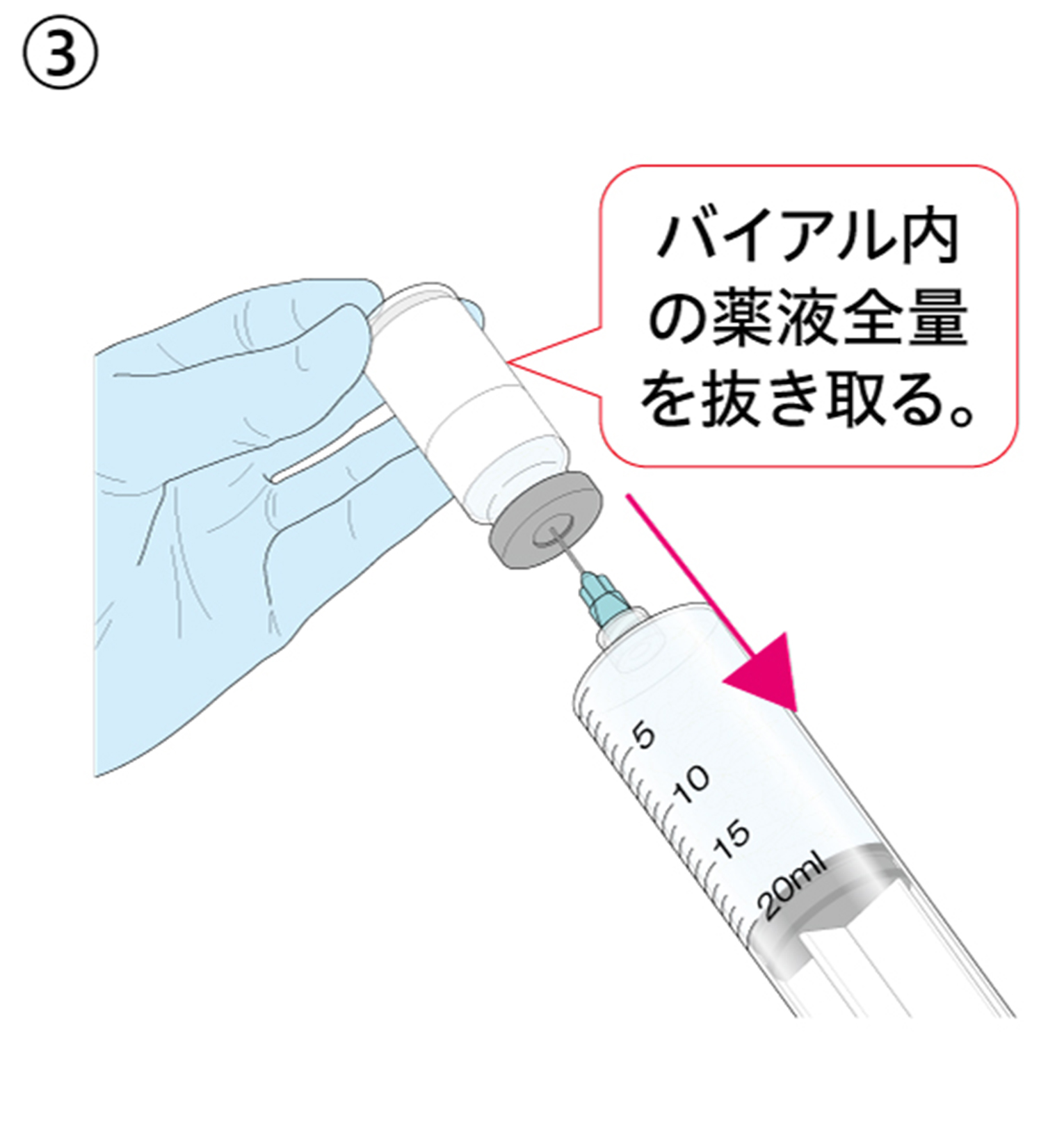
③ バイアル内の全量を②で使用したシリンジで抜き取ります。
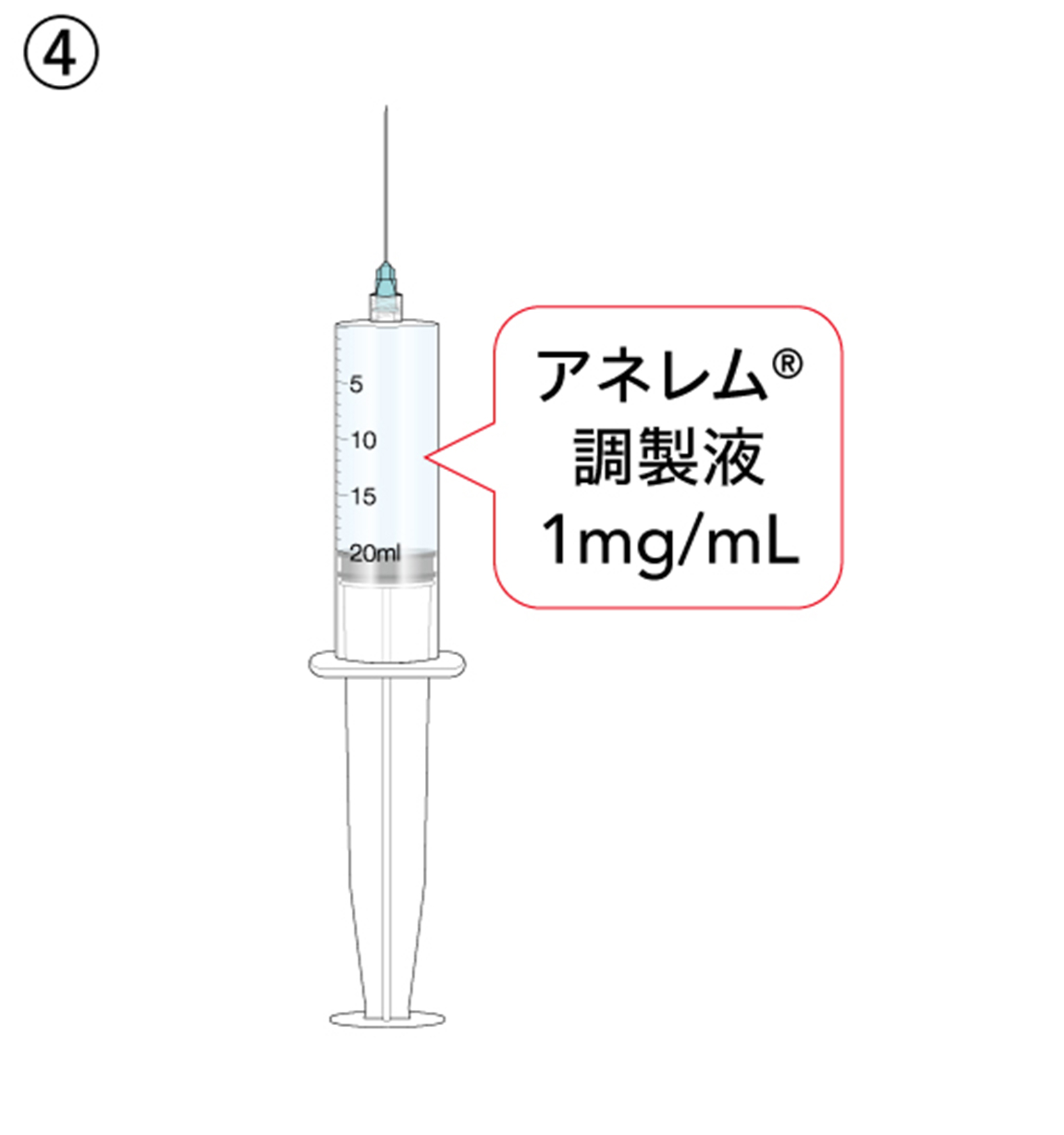
④ シリンジ内で溶液が均一になるように混和し、1mg/mL溶液とします。
⑤ 静脈内投与してください。
溶解後は、24時間以内に使用してください。
薬剤調製時の注意
① アネレム®の溶解液には生理食塩液を使用してください。アネレム®は乳酸リンゲル液に完全には溶解せず沈殿するため、乳酸リンゲル液は本剤の溶解液に使用できません。
② 溶解後は24時間以内に使用してください。
③ pH4以上の場合に本剤の溶解度が低くなるため、アルカリ性注射液での溶解は避けてください。
■ アネレム®静注用50mgの各種溶解液での溶解後の安定性5)
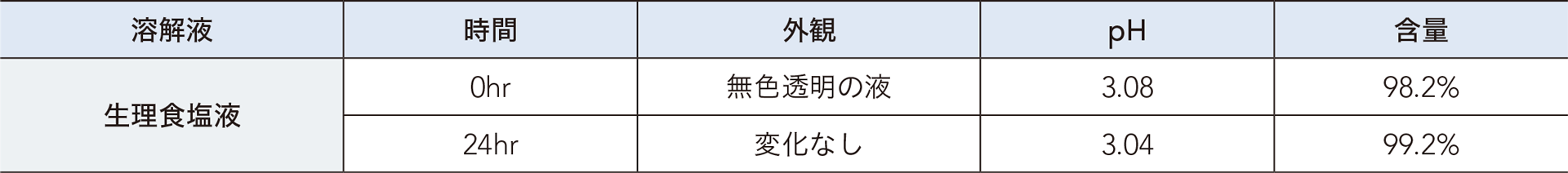
<参考> アネレム®静注用50mg配合変化試験成績
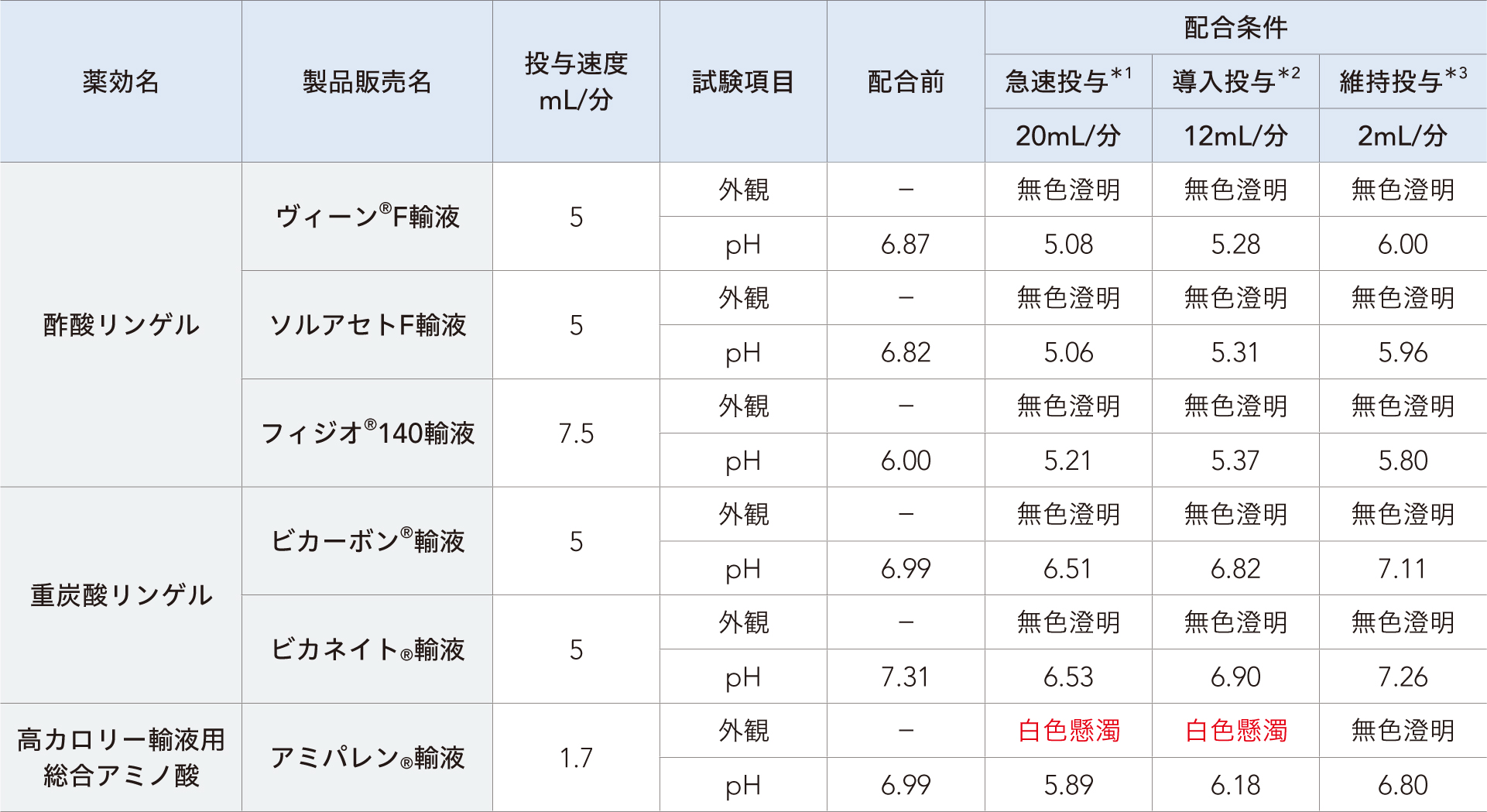
■ アネレム®静注用50mg配合試験成績:薬液濃度1mg/mL(観察時点:配合直後)6)
■ アネレム®静注用50mg配合試験成績:薬液濃度2mg/mL(観察時点:配合直後)6)
※通常、薬剤調製時の薬液濃度は1mg/mLである。
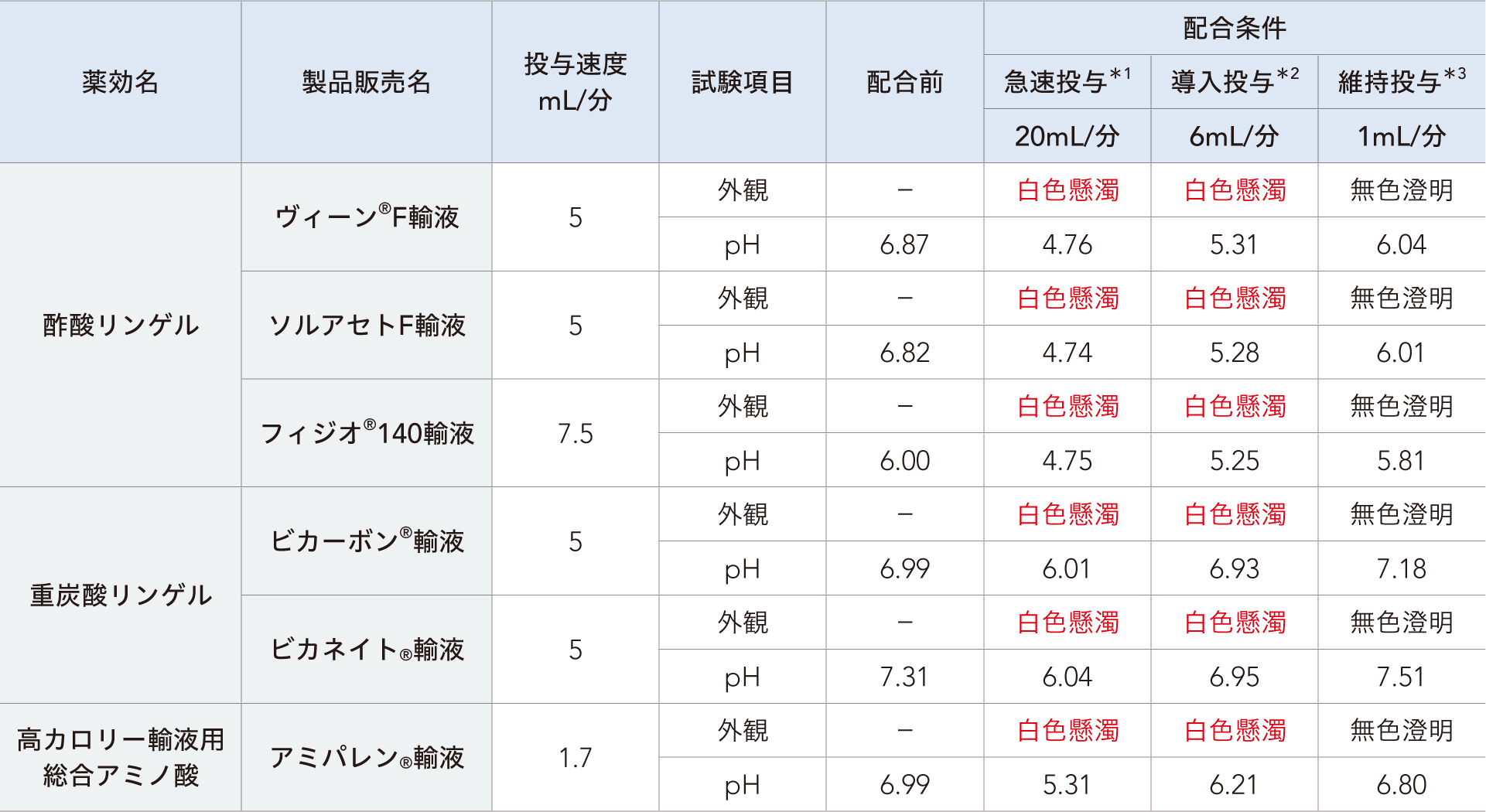
方法:本剤を10mLの生理食塩液で溶解し、その後生理食塩液で規定の濃度に希釈した。
規定の投与速度の配合薬剤に対して配合条件に従い本剤希釈液を加え、配合後~5分後の外観及び配合後5分以内のpHを測定した。
*1:通常のシリンジポンプに50mLシリンジを装着し早送りボタンを使用した際の早送り流量から設定した。
*2:体重60kgを想定し、投与速度が12mg/kg/時となるよう設定した。
*3:体重60kgを想定し、投与速度が2mg/kg/時となるよう設定した。
1)Practice Guidelines for Sedation and Analgesia 2018: Anesthesiology 128: 437, 2018
2)非麻酔科医による鎮静/鎮痛に関する診療ガイドライン(駒澤伸泰 他, 和訳)医療の質・安全学会誌 7(2), 2012
3) 羽場政法監, 駒澤伸泰編, 臨床現場に活かす!非麻酔科医のための鎮静医療安全 ガイドラインから多職種での訓練まで, 日本医事新報社, 2020
4)Yoshikawa H, et al. A A Pract. 2021; 15(5): e01460.
5)社内資料:再溶解液の検討
6)社内資料:配合変化試験











